In questo articolo affrontiamo le principali caratteristiche cliniche della malattia di Kawasaki, vasculite tipica dell’età pediatrica che colpisce quasi esclusivamente bambini con età inferiore ai 5 anni.
La possibilità di complicanze a carico del’apparato cardiovascolare, con lesioni alle coronarie, rende fondamentale il rapido riconoscimento della malattia e dei suoi sintomi, non sempre facilmente identificabili in quanto talora la malattia si esprime in forma incompleta.
Come ogni fenomeno disimunne tale patologia può essere innescata da vari agenti infettivi ma va detto subito che essa non è contagiosa: l’agente infettivo, come ad esempio un virus, può fungere solo da iniziale fattore scatenante in un soggetto immunologicamente suscettible.
A questo link trovate un mio video dove spiego come noi pediatri facciamo diagnosi di Kawasaki e qual è stata l’incidenza a Bergamo al picco epidemico Covid-19 di Marzo-Aprile 2020.
Va subito detto che la febbre persistente da oltre 5 giorni è un criterio diagnostico fondamentale, e dunque, se vostro figlio (per fortuna) non ha febbre protratta da oltre 5 giorni, state sereni che. se anche il vostro pediatra è d’accordo, di certo non ha la Kawasaki e magari lasciate la lettura di questo articolo e dedicatevi a qualcosa di più allegro!
Se invece ha febbre da oltre 5 giorni può essere utile discutere col vostro pediatra: la compresenza di alcuni altri sintomi, tra quelli elencati qui sotto nell’articolo, può infatti delineare diverse tipologie cliniche di malattia di Kawasaki, andando dalle forme tipiche e e complete alle forme frustre e incomplete che si esprimono solo con pochi sintomi.
Sarà opera del pediatra riconoscerle!
Purtroppo il recente incremento dei casi di Kawasaki in zone ad alto tasso di contagio per Covid-19 segnalate in Italia (e non solo) hanno fortemente riacceso l’interesse per questa patologia dal momento che diverse società scientifiche nel mondo (Società Italiana di Pediatria, Britain’s Pediatric Intensive Care Society) hanno lanciato l’alert di un possibile nesso causale tra Covid-19 e Kawasaki (nonostante esso sia ancora scientificamente da dimostrare).
Dunque, in attesa che la Scienza faccia chiarezza, meglio avere un motivo in più per eccedere di prudenza nell’attenersi alle norme di distanziamento e prevenzione del contagio.
Prima però che andiate avanti nella lettura voglio sin da ora tranquillizzarvi con 2 concetti fondamentali:
- La Kawasaki è rara: la maggior parte dei bambini che contrarrà il Covid-19 non svilupperà la Kawasaki! Qualora l’ipotesi di un nesso causale col Covid-19 si rivelasse scientificamente vera, sta a tutti noi semplicemente fare sì che il contagio sia il meno diffuso possibile cosìcchè si registreranno meno casi possibili di Kawasaki tra bimbi suscettibili.
- La Kawasaki è curabile e non necessarimanete deve dar adito a complicazioni cardiache o di altra natura!
Ma andiamo punto per punto…
Cos’è la malattia di Kawasaki? È una malattia contagiosa?
La malattia di Kawasaki è una vasculite, cioè una infiammazione dei vasi sanguigni di natura disimmune, la cui causa non è ancora nota e che colpisce per lo più i bambini al di sotto dei 5 anni. Non è una patologia infettiva, pertanto non è contagiosa e non si trasmette da bambino affetto a bambino sano. Dopo la Porpora di Schonlein-Henoch è la seconda vasculite per frequenza in età pediatrica.
Il processo auto-infiammatorio coinvolge i vasi di piccolo e medio calibro (in particolare del distretto arterioso) con temibili complicanze in caso di interessamento delle arterie coronarie deputate al continuo rifornimento di “carburante” per il cuore.
Quali sono i principali sintomi della malattia di Kawasaki?
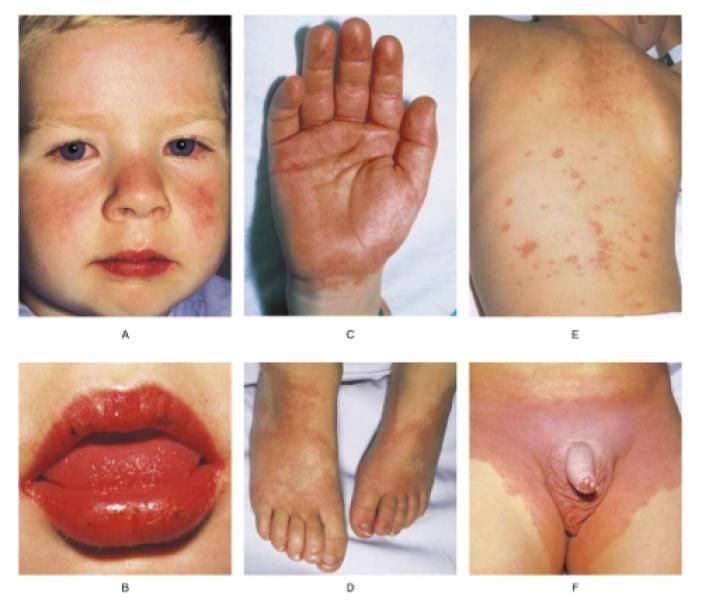
Caratteristicamente la malattia di Kawasaki si presenta con una febbre persistente (durata > 5 giorni) associata ai seguenti segni e sintomi:
- Congiuntivite bilaterale senza secrezioni oculari;
- Infiammazione delle labbra (condizione denominata cheilite e che interessa principalmente gli angoli e i margini labiali), della mucosa orale e della lingua che assume un aspetto a lampone o a fragola (lingua a fragola) per l’arrossamento e l’ingrossamento delle papille gustative che appaiono molto evidenti e pronunciate;
- Gonfiore (edema duro) di mani e piedi, eritema del palmo delle mani e della pianta dei piedi con successiva desquamazione delle dita (dopo 1-3 settimane la pelle inizia a screpolarsi e a sollevarsi in squame );
- Linfoadenopatia: ingrossamento delle stazioni linfonodali laterocervicali (linfonodi della regione laterale collo)
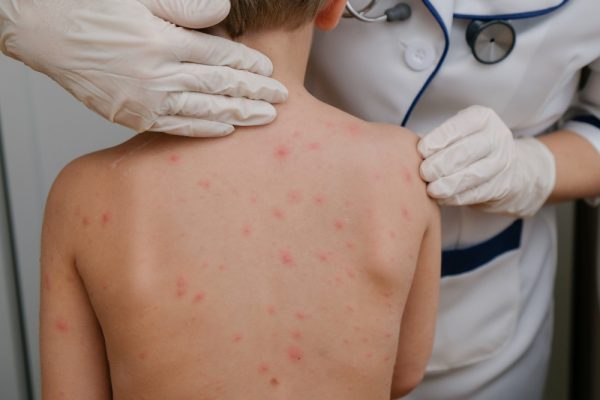
- Eruzione cutanea che si localizza soprattutto in regione inguinale e può assumere caratteristiche cliniche molto variabili con quadri spesso sovrapponibili a rash cutanei tipici di alcune malattie virali (morbillo, parotite, Rosolia, Mononucleosi infettiva)
- È possibile un interessamento delle articolazioni (artrite) delle mani e del bacino, ginocchia, caviglie che appariranno tumefatte, arrossate e dolenti con difficoltà nel movimento nei casi più severi.
Quali sono le complicanze della malattia di Kawasaki?
Il coinvolgimento cardiaco rappresenta sicuramente la complicanza più preoccupante della malattia di Kawasaki e di certo il principale fattore condizionante la prognosi.
Come accennato in precedenza, l’infiammazione dei vasi sanguigni tipica della Kawasaki può interessare le coronarie, arterie che riforniscono il muscolo cardiaco permettendo lo svolgimento di tutte le funzioni vitali.
Tale coinvolgimento che si verifica in genere successivamente alla seconda settimana di malattia e determina un progressivo indebolimento delle pareti delle coronarie che perdono elasticità e iniziano a sfiancarsi fino alla formazione di “aneurismi“, vere e proprie dilatazioni che possono anche raggiungere elevate dimensioni (aneurismi giganti, con diametro > di 8 mm), aumentando il rischio di trombosi (formazione di coaguli all’interno della porzione di vaso dilatata) e conseguentemente di infarto cardiaco
Talvolta nel corso della prima settimana è possibile invece assistere a quadri clinici molto simili a quelli di una miocardite (infiammazione delle cellule muscolari cardiache) o di una pericardite (infiammazione del pericardio, il sacco che riveste e protegge il cuore).
Ne deriva l’importanza dell’ecocardiografia che deve essere effettuata al momento della diagnosi, 2-3 settimane e 6-8 settimane dopo l’inizio dei sintomi al fine di verificare la presenza di coinvolgimento coronarico.
Inoltre la ridotta elasticità dei vasi coinvolti aumenta il rischio di aneurismi anche negli anni successivi, ragion per cui un monitoraggio ecocardiografico a lungo termine è fondamentale in tutti i casi di Kawasaki e non solo in coloro che hanno sviluppato una malattia coronarica.
La raccolta di liquido a livello toracico (versamento pleurico), addominale (versamento peritoneale) e della colecisti (idrope della colecisti), meningite asettica, rialzo delle transaminasi, comparsa di diarrea, vomito o dolore addominale rappresentano ulteriori complicanze di questa particolare forma di vasculite.
Qual è il decorso clinico della Kawasaki? Ha una buona prognosi?
La malattia di Kawasaki ha una risoluzione spontanea e una prognosi variabile, strettamente correlata alle complicanze soprattutto a carico del sistema cardiovascolare.
Tipicamente nelle prime 1-2 settimane di malattia (fase acuta) compaiono febbre (il sintomo d’esordio), congiuntivite bilaterale, rash cutaneo, edema duro di mani e piedi (con eritema del palmo della mano e della pianta del piede), linfoadenopatia e mucosite (alterazioni della mucosa orale e della lingua). La fase subacuta (3 e 4 settimana di malattia) inizia con la scomparsa della febbre (talvolta può persistere la congiuntivite) ed è il periodo in cui si assiste alla desquamazione delle dita e alla comparsa di aneurismi coronarici, inoltre inizia ad aumentare progressivamente il numero di piastrine (trombocitosi); la fase di convalescenza termina 8 settimane dopo l’esordio dei primi sintomi con la negativizzazione di tutti gli indici infiammatori e la scomparsa di qualsiasi segno clinico.
Esiste una terapia efficace? Come evitare le complicanze nei bambini con malattia di Kawasaki?
La terapia a base di immunoglobuline umane (2 gr per kg di peso corporeo) per via endovenosa è fondamentale e va intrapresa quanto prima possibile: se iniziata precocemente (e comunque non oltre il decimo giorno di febbre) è in grado di ridurre drasticamente (fino al 2-5%) la percentuale di bambini che sviluppano aneurismi delle coronarie.
Oltre alle immunoglobuline, è necessaria una terapia con acido acetilsalicilico (aspirina) che ha una duplice funzione:
– Nella fase acuta viene somministrata per circa 14 giorni ad un dosaggio elevato (80-100 mg/kg in 4 somministrazioni) al fine di ottenere un maggiore effetto antinfiammatorio.
– Successivamente si utilizza un dosaggio minore (3-5 mg/kg/die) sfruttandone il suo effetto antiaggregante (impedisce la normale funzione delle piastrine) al fine di prevenire eventi trombotici arteriosi. Tale dosaggio viene continuato fino a 6-8 settimane dall’esordio dei sintomi o in alternativa, nei casi con aneurismi coronarici, per un tempo indefinito.
Come riconoscere o quando sospettare una malattia di Kawasaki nel bambino?
Purtroppo, non è affatto un compito semplice per il pediatra riconoscere rapidamente i sintomi e ricondurli alla malattia.
Spesso infatti, considerata l’aspecificità delle manifestazioni cliniche e l’esordio a volte subdolo, la malattia può essere “confusa” con alcune condizioni molto più frequenti nel bambino (stati influenzali, mononucleosi infettiva o altre malattie esantematiche dell’infanzia etc.), con il risultato di ritardare i tempi diagnostici.
D’altro canto, come più volte sottolineato, una diagnosi precoce è fondamentale poiché prima viene iniziato il trattamento con le immunoglobuline minore è la probabilità di complicanze.
Tipicamente la malattia di Kawasaki va sospettata in un bambino di età inferiore ai 5 anni con congiuntivite bilaterale e febbre persistentemente elevata (durata> 5 giorni, temperatura corporea oltre 39°C), resistente alla terapia antibiotica, in assenza di ulteriori segni di infezione (virale o batterica): in questi casi è di assoluta importanza effettuare un esame ecocardiografico per ricerca di aneurismi coronarici.
Gli esami di laboratorio non sono di grande aiuto e a volte rischiano di mischiare ancora di più le carte in tavola. Talvolta, soprattutto nella fase acuta, si può osservare un considerevole aumento degli indici infiammatori (PCR, VES) e, a partire dalla 2-3° settimana, un progressivo incremento del numero di piastrine (piastrinosi).
Per finire, senza voler entrare troppo nello specifico, esistono alcune forme di Kawasaki definite “incomplete“, più frequenti nel bambino sotto l’anno di vita, in cui può essere presente un interessamento anche severo delle coronarie in assenza degli altri segni clinici della malattia di Kawasaki classica.
Per tale ragione in caso di febbre oltre 5 giorni senza altra causa nel primo anno e di indici infammatori elevati è prudente tenere un elevato indicie di sospetto pur in assenza di un completo corteo sintomatologico.