Molti genitori in questi giorni si trovano alle prese con le due principali infezioni virali che sto osservando in giro in questo inverno 2019:
- un’infezione gastroenterica molto contagiosa con vomito di breve durata, che decorre in molti casi senza febbre e caratterizzata da vomito intenso nelle prime ore e che becca dal primo all’ultimo membro della famiglia
- l’influenza che decorre classicamente con febbre alta (anche oltre 40°C in molti bambini!), tosse, congestione catarrale, dolori muscolari e malessere generale e che, al contrario di quanto vari titoloni “acchiappa-clic” vogliono farci credere, al momento non è per fortuna poi tanto più grave dalle sindromi influenzali degli anni precedenti
Ci sono poi alcuni bimbi che si fanno entrambe le infezioni insieme (o a breve distanza l’una dall’altra) e giustamente molti genitori si sentono impazzire! Dopotutto i virus mica bussano prima di entrare in un organismo? Mica chiedono se il bimbo è già “occupato” a combattere un’altra infezione: entrano talora tutti insieme e di prepotenza!
Facciamo dunque una pratica disamina di ciò che si vede in giro nei primi mesi del 2019 permettendo così ai genitori di inquadrare al meglio ciò che accade ai propri bambini e dando brevi ed efficaci nozioni su come agire.
Gastroenterite con vomito di breve durata
Questa forma virale, molto contagiosa, sta trapassando intere famiglie dai piccini agli adulti. E’ caratterizzata nelle prime ore solo da vomito, talora piuttosto frequente raggiungendo in alcuni bambini anche oltre 10-15 episodi in 1-2 ore. Una volta che il piccolo ha vomitato tutto il pasto che residuava nello stomaco continua a vomitare succhi gastrici misti talora a un liquido giallastro (la bile!). In genere questa forma gastroenterica è senza febbre (o con pochi decimi).
Il vomito spontaneo (ovvero quello a ripetizione pur se il bimbo non mangia!) dura poche ore: talora 1-2 ore, talora 5-6 ore… difficilmente osservo che vada oltre la mezza giornata.
Trascorso questo lasso di tempo il piccolo (o anche l’adulto eh!) tende a smettere di vomitare di continuo in modo spontaneo e comincia a presentare vomito solo se mangia e beve, quindi con minore frequenza: finchè non mangia non vomita!
In un secondo tempo comincia in genere la diarrea con feci dapprima molli e via via più liquide.
L’intera durata di malattia di questa forma virale di frequente osservazione in questi giorni è nella maggior parte dei casi di 1-2 giorni.
Attenzione però! Nel post-gastroenterite persistono alcuni sintomi lievi per alcuni giorni! Una volta passato il vomito infatti persiste una certa “inerzia” di stomaco con difficoltà a digerire e basta appesantire un po’ di più l’alimentazione per riavere occasionali nuovi episodi di vomito. Senso di pesantezza, eruttazioni e sensazione di reflusso acido seguono quindi anche per 4-5 giorni questa forma virale. Procinetici a base di zenzero (es: Novoprox, Nausil, Cliazenz e molti altri) sono spesso prescritti per alcuni giorni per alleviare tali sintomi dispeptici.
Come affrontare questa gastroenterite?
Come in ogni forma gastroenterica è necessario confrontarsi col proprio pediatra per valutare il rischio di disidratazione che dipende da diversi fattori (età, frequenza del vomito, frequenza della diarrea, durata complessiva, presenza di altre malattie associate).
Lo scoglio principale da superare è rappresentato dalle prime ore, dove il vomito incalza e il bambino ha spesso una aspetto abbattuto, allarmando non poco i genitori che cominciano a temere per l’eventuale necessità di mettere il bimbo in flebo recandosi in ospedale. Ecco che il confronto col proprio pediatra di fiducia diventa necessario soprattutto per evitare inutili corse in ospedale che possono esporre il bimbo a stress e rischio di contrarre altre infezioni.
Se per età e stazza fisica il piccolo non si disidrata nelle prime ore, difficilmente tende a disidratarsi successivamente quando gli episodi di vomito tenderanno a diradarsi rispetto alla fase iniziale e diventerà anche più facile offrire liquidi e sali minerali al piccolo per bocca, scongiurando così la fastidiosa (ma talora necessaria) flebo.
Le prime azioni devono quindi essere mirate a fermare il vomito (se possibile – vedi dopo) e reidratare il bambino con soluzioni orali a base di sali e glucosio (es: Prereid, Idravita, Dicodral…): tali soluzioni hanno una composizione che favorisce il rapido assorbimento di sali in sinergia col glucosio permettendo di idratare il bambino pur in presenza di vomito. Ovviamente se il vomito è eccessivo o se c’è rifiuto totale ad assumerle il rischio di disidratazione c’è comunque: ecco perchè di fronte ad ogni dubbio conviene confrontarsi col proprio pediatra.
E i fermenti lattici? Possono aspettare. Dare probiotici in forme gastroenteriche con vomito intenso non è certo prioritario. Utili nel riequilibrare la flora batterica intestinale i fermenti lattici possono essere offerti al bambino quando il vomito si è placato, magari anche il giorno dopo.
Come fermare il vomito?
In caso di vomito particolarmente incalzante qualora si voglia interromperlo scongiurando disidratazione ed eventuale ricovero, si può discutere col proprio pediatra l’opportunità di dare un’unica dose (one-shot) di un farmaco molto efficace nel bloccare il vomito chiamato ondansetron (meglio conosciuto in commercio col nome di Zofran, formulato in fiale iniettabili, compresse sublinguali e sciroppo). E’ sorprendente quanto tale farmaco riesca a fermare il vomito con un effetto quasi di interruttore on-off. E’ importante però confrontarsi col proprio pediatra in quanto l’ondansetron è controindicato in pazienti a rischio aritmie cardiache: se ad esempio il bambino presentasse una sindrome del QT lungo all’elettrocardiogramma conviene non somministrarlo, pur se ciò dovesse costare dover mettere il piccolo in flebo. Per aiutare il vostro pediatra a decidere se prescrivere o meno lo Zofran vi basterà tirare fuori dal cassetto il più recente elettrocardiogramma fatto al piccolo magari in occasione del certificato medico-sportivo: se c’è un QT lungo lo si vedrà.
Nonostante sul foglietto illustrativo dell’ondansetron non sia riportata l’indicazione per il vomito gastroenterico (ma solo per il vomito post-chemioterapico negli oncologici) l’interesse della letteratura scientifica ad utilizzare questo principio attivo in somministrazione one-shot per la gastroenterite è acceso ormai da molti anni ed è pratica quotidiana in molti pronto soccorso italiani. Avere un’ECG normale prima di procedere è però un’utile cautela a tutela del bambino!
L’ondansetron viene somministrato nei bambini alla dose di 0,15 mg/kg. Ecco un pratico e comodo schema di dosaggio utilizzato in diversi pronto soccorso:
- 2 mg dagli 8 ai 15 kg
- 4 mg dai 15 ai 30 kg
- 6 mg dai 30 ai 60 kg
- 8 mg dai 60 Kg in poi
Bimbi a rischio Acetone: attenzione!
Il decorso clinico descritto per questa forma gastroenterica potrebbe però evolvere diversamente qualora s’inneschi il fenomeno dell’acetone, rischio presente fino a 8-9 anni di età in particolare in bambini molto esili. Di che parliamo?
In pratica accade che il vomito gastroenterico in quelle 2-3 ore che dura riesce a tenere la glicemia su valori tendenzialmente bassi/borderline e ciò genera la produzione nell’organismo di sostanze chiamate corpi chetonici (tra cui l’acetone!). Ebbene queste sostanze contribuiscono a dare nausea e vomito! In pratica il bambino era partito a vomitare per il virus della gastroenterite, ma dopo 2-3 ore invece di assistere al progressivo diradamento degli episodi di vomito vedremo che questi continuano ad elevata frequenza: s’innesca una sorta di circolo vizioso in cui il vomito continuo causa produzione di acetone e l’acetone causa vomito continuo. In questi casi serve spesso l’infusione di soluzioni glucosaline endovena per risolvere il quadro. La presenza di acetone nel sangue è facilmente documentabile attraverso un banale esame delle urine con striscia reattiva (multistix urine o chetostix) fatto in estemporanea in pronto soccorso o presso il proprio pediatra.
A tal proposito il gruppo Faro Pediatrico, per migliorare la qualità e l’uniformità dell’assistenza ai pazienti che cercano un pediatra a domicilio sulla nostra App Faro Pediatrico, raccomanda a tutti i pediatri registrati all’app e disponibili per visite domiciliari nella propria zona, a munirsi di multistix urine nella borsa (oltre che dello strepto-test rapido per eventuali infezioni da streptococco)
Ma avviene in tutti il vomito acetonemico? Assolutamente no. Molti bambini rispondono allo stress del vomito elevando la loro glicemia! La reazione ormonale a base di cortisone e adrenalina che si genera di fronte allo stress fisico riesce a tenere la glicemia talora anche su valori superiori a 100-150 mg/dl ritardando e attenuando l’eventuale produzione di corpi chetonici. Il vomito acetonemico infatti colpisce soprattutto i bimbi esili dove magari le riserve di glicogeno (da cui suddetti ormoni estraggono il glucosio!) sono scarse.
Influenza
L’altra infezione in giro in questi freddi giorni di Gennaio 2019 non poteva che essere l’influenza, essendo prossimi al picco di incidenza proprio nelle prossime settimane (secondo le stime dell’ISS basate su dati Influnet).
L’influenza di quest’anno è caratterizzata come al solito da febbre (spesso anche abbastanza alta fino a 40°C), mal di testa, tosse, mal di gola, dolori muscolari.
Per quanto ogni tanto vengano fuori sul web “titoloni acchiappa-clic” che (come sempre!) parlano di un’influenza più grave rispetto agli anni passati, il punto della situazione riportato sul sito “Epicentro” dell’Istituto Superiore di Sanità ci racconta ad oggi una situazione non molto differente da quella osservata 2 anni fa e addirittura più lieve rispetto a quella dell’anno scorso in termini di incidenza di malattia (vedi figura seguente: in rosso incidenza di quest’anno, in blu l’anno scorso e in verde due anni fa).
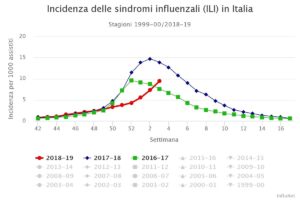
Le complicazioni sono caratterizzate da sovra-infezioni batteriche a livello di vari distretti (polmonite, otite, etc…) e sindrome da insufficienza respiratoria, ma va detto che le categorie che ad oggi hanno mostrato complicazioni e decesso sono, quest’anno come l’anno scorso, anziani over-65 anni e pazienti con malattie croniche (tra cui anche bambini)per cui è raccomandato il vaccino prima dell’inizio della stagione influenzale (vedi elenco che segue tratto dalla Circolare “Prevenzione e controllo dell’influenza: raccomandazioni per la stagione 2018-2019”)
Persone ad alto rischio di complicanze o ricoveri correlati all’influenza:
- Donne che all’inizio della stagione epidemica si trovano nel secondo e terzo trimestre di gravidanza
- Soggetti dai 6 mesi ai 65 anni di età affetti da patologie a rischio di complicanze da influenza come:
- malattie croniche a carico dell’apparato respiratorio inclusa l’asma grave, la displasia broncopolmonare, la fibrosi cistica e la broncopatia cronico ostruttiva-BPCO);
- malattie dell’apparato cardio-circolatorio, comprese le cardiopatie congenite e acquisite;
- diabete mellito e altre malattie metaboliche (inclusi gli obesi con BMI >30);
- insufficienza renale/surrenale cronica;
- malattie degli organi emopoietici ed emoglobinopatie;
- tumori;
- malattie congenite o acquisite che comportino carente produzione di anticorpi, immunosoppressione indotta da farmaci o da HIV;
- malattie infiammatorie croniche e sindromi da malassorbimento intestinali;
- patologie per le quali sono programmati importanti interventi chirurgici;
- patologie associate a un aumentato rischio di aspirazione delle secrezioni respiratorie (ad es. malattie neuromuscolari);
- epatopatie croniche
- Soggetti di età pari o superiore a 65 anni.
- Bambini e adolescenti in trattamento a lungo termine con acido acetilsalicilico, a rischio di Sindrome di Reye in caso di infezione influenzale.
- Individui di qualunque età ricoverati presso strutture per lungodegenti.
La mortalità media settimanale negli over-65 oscilla quest’anno tra i circa 180 decessi delle prime settimane ai recenti 262 decessi (ultima settimana) ed è, nelle ultime due settimane, di poco inferiore alla mortalità che ci si aspettava di osservare (vedi figura seguente).
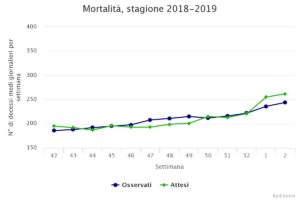
Fonti
- Systematic review with meta-analysis: ondansetron for vomiting in children with acute gastroenteritis. Tomasik E1, Ziółkowska E1, Kołodziej M1, Szajewska H1, Aliment Pharmacol Ther.2016 Sep
- Ondansetron for gastroenteritis in children and adolescents. Lalani N et al. Am Fam Physician. (2015)
- Gastroenteritis in children: Part II. Prevention and management. Churgay CA1, Aftab Z. Am Fam Physician.2012 Jun 1;85(11):1066-70.
- Ondansetron treatment reduces rotavirus symptoms-A randomized double-blinded placebo-controlled trial.Hagbom M et al. PLoS One. (2017)
- http://www.epicentro.iss.it/influenza/





Gentile dottore,
sono padre di un bambino di sedici mesi, con una storia di rarissimi episodi di vomito. Il bimbo presenta i classici sintomi di gastroenterite da circa quattro giorni, diarrea senza febbre e senza che la sua attività giornaliera risenta dell’indisposizione.
L’appetito è solo leggermente diminuito, ma siamo alla terza notte su quattro in cui vomita nel sonno.
Leggevo di sintomatologie di vomiti intensi ma di breve durata: è il caso di portarlo dal pediatra (è stato lui sulla base dei sintomi a diagnosticarne la viralità), o si tratta di un decorso ordinario?
P.s. al momento lo trattiamo solo.con fermenti lattici per la diarrea, il bimbo beve e non.credo corra alcun rischio di disidratazione.
Grazie e complimenti
Salve, il rallentamento della motilità gastrica cui conduce questa forma virale dura anche fino a 5-6 giorni causando inappetenza e occasionali episodi di vomito. Potrebbe essere utile far dormire un po’ più sollevato il piccolo. Se comunque va oltre questo tempo o se ha dubbi di qualsiasi altro tipo, conviene sempre scambiare due chiacchiere col proprio pediatra di fiducia che saprà suggerirle se è il caso di monitorare il peso del bambino e/o fare approfondimenti. La ringrazio per i complimenti all’articolo 😉